Guide complet du Test Auditif PEA pour diagnostiquer la déficience auditive
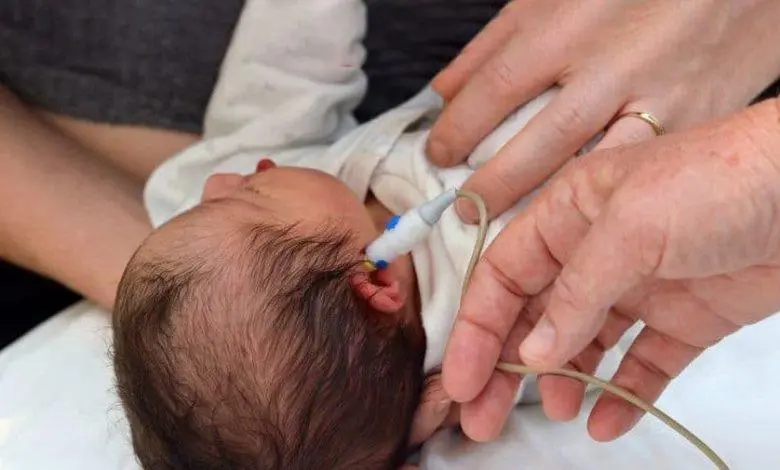
Un diagnostique précis pour une prise en charge auditive précoce
Le Test Auditif PEA est proposé à tous les nourrissants. Il permet un dépistage auditif chez le nouveau-né. L’intérêt de cet examen est de diagnostiquer une déficience auditive.
Si le test auditif est négatif, d’autres examens approfondis seront nécessaires permettant un diagnostic précis et une prise en charge précoce. L’examen auditif PEA permet d’adapter une réhabilitation du déficit auditif. Il est souvent accompagné d’un Examen ASSR (Auditory Steady State Response).
Si la surdité est retardée, elle peut-être à l’origine de retards dans le développement et de l’apprentissage du langage. D’où la nécessité du test auditif PEA.
Qu’est-ce que le test PEA ?
Le Test Auditif PEA, appelé « potentiel évoqué auditif», est un examen auditif destiné à tous les nourrissants.
Il est réalisé en maternité ou en service de néonatalogie, permettant un dépistage auditif chez le nouveau-né. Bien que non obligatoire, il est suggéré systématiquement aux parents, juste après la naissance de leur enfant.
Il est indiqué que le diagnostic de la surdité de l’enfant doit être le plus précoce possible afin de ne pas retarder la prise en charge.
Si elle n’est pas détectée suffisamment tôt, la surdité peut-être à l’origine de retards dans le développement et l’apprentissage du langage.
Comment se fait un test PEA ?
Le test PEA fonctionne de la façon suivante : un casque est posé sur les oreilles du bébé et des électrodes sont placées sur son crâne, notamment sur la mastoïde et au niveau du front. Les électrodes enregistrent l’activité électrique générée par l’activation des cellules nerveuses de l’audition.
Un petit bruit envoyé dans le casque stimule la cochlée, l’organe de l’audition.
L’activation de la cochlée entraine alors une série d’influx électriques dans les cellules du nerf auditif qui transmet l’activation jusqu’au cerveau.
En étudiant les caractéristiques de cette activité, on peut alors définir un état de l’audition.
Ces tests peuvent être analysés sur un mode automatisé dans le cadre d’un dépistage, ou manuellement pour réaliser un diagnostic précis du type et de la sévérité de la déficience auditive.

Que faire en cas de test auditif PEA négatif ?
- Un deuxième test doit être réalisé une quinzaine de jours plus tard dans les mêmes conditions.
- Si les PEA sont toujours absents sur le deuxième test, d’autres examens seront nécessaires.
- Le bébé sera orienté par le pédiatre de la maternité ou du service de néonatalogie vers un service de référence d’ORL (oto-rhino-laryngologie) pour des examens approfondis permettant un diagnostic précis et une prise en charge précoce.
L’activité électrique générée par l’électrode, signe d’une bonne audition, est enregistrée par l’appareil.
Si l’appareil indique une activité, le test est positif.
En revanche, s’il n’y pas d’activité électrique, cela peut signifier soit que la cochlée ne fonctionne pas, soit qu’il existe une lésion du nerf auditif ou des aires cérébrales de l’audition.
L’intérêt d’un dépistage précoce
Il est important de procéder à un dépistage dés la naissance. L’intérêt de ces investigations est de préciser rapidement un diagnostic, c’est-à-dire l’identification d’une maladie. Par la suite, il est ainsi possible d’adapter une réhabilitation en fonction de la déficience auditive.
La recherche d’un déficit auditif peut être effectuée de manière rapide, indolore et automatisée. Lorsque le dépistage décèle un risque de déficience auditive, des tests réalisés dans un cadre plus spécialisé permettent de définir d’une manière précise les caractères de la surdité, si surdité il y a, et de déterminer la réhabilitation la plus adaptée.
Les oto-émissions acoustiques
Les oto-émissions acoustiques (OEA) sont un test de dépistage utilisé dès la naissance, ce test est rapide et indolore. Une sonde, de la taille d’un écouteur, placée dans le conduit auditif, recueille des informations reflétant l’état de certaines cellules sensorielles fondamentales pour l’audition.
Une réponse négative à ce test doit être confirmée pour permettre le diagnostic d’une déficience auditive, et surtout pour en apprécier la sévérité. Les tests de dépistages permettent de caractériser le type de surdité et également son importance ou degré.
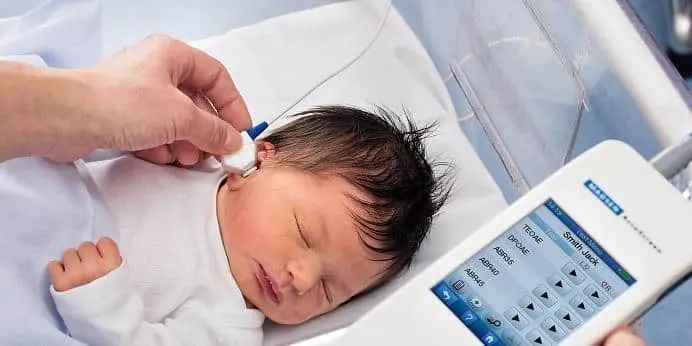
Les causes aux troubles de l’audition
Selon une étude, 80 % des surdités chez les enfants existent en fait dès la naissance.
Il est donc essentiel de dépister cette surdité le plus tôt possible pour une meilleure prise en charge.
On distingue différentes causes aux troubles de l’audition chez les enfants :
- les troubles de l’audition congénitaux sont souvent d’origine génétique (et responsables de deux surdités sur trois) ;
- les troubles dus à une naissance prématurée si l’appareil auditif n’a pas eu le temps de se former complètement ;
- les troubles auditifs congénitaux apparus lors de la grossesse peuvent avoir été causés par une infection de la mère (rubéole, cytomégalovirus) ou des substances toxiques ;
- les troubles auditifs périnataux (qui surviennent après la naissance) sont alors dus à des infections, des traumatismes, des substances toxiques (certains médicaments par exemple) ;
- les surdités de transmission liées aux otites séreuses principalement ;
- les surdités de perception de causes infectieuses (méningite purulente), toxiques, tumorales ou encore traumatiques.
Les symptômes de surdité chez les enfants
- Dans les premiers mois :
absence de réaction aux bruits, même s’il y a un bruit fort et soudain, il ne sursaute pas, son expression de visage ne change pas ; par contraste, réactions vives aux vibrations et au toucher ; sommeil trop calme. - De 3 à 12 mois :
sons émis non mélodiques ; disparition du babillage ; peu ou pas de gazouillis ; il ne tourne pas la tête en présence d’une voix ou d’un bruit ; les jouets sonores ne l’intéressent pas ; absence de réaction à l’appel de son nom. - De 12 à 24 mois :
absence de mots ; il ne pointe pas du doigt ses jouets favoris lorsque vous les nommez ; communication exclusivement gestuelle de désignation ; enfant inattentif à ce qui n’est pas dans son champ visuel ; émissions vocales incontrôlées. - De 24 à 36 mois :
retard de parole et de langage ; troubles du comportement relationnel : retrait ou agitation. - Après 3 ans : retard de parole et de langage ; troubles du comportement ; difficultés d’apprentissages.
La nécessité d’une prise en charge de la perte auditive
Lorsqu’un enfant est atteint de surdité, la prise en charge repose d’abord sur un traitement acoustique. Des aides auditives sont ainsi proposées, certaines prothèses pouvant être posées dès trois mois.
Les implants cochléaires (appareil qui stimule le nerf auditif) peuvent être proposés dans les cas de surdité sévère.
Dans ce cas, l’implant doit être posé dès que possible afin que l’acquisition de la parole ne soit pas retardée.
Mais la prise en charge auditive doit être accompagnée d’un traitement des difficultés de langage, dans lequel l’orthophoniste occupe une place prépondérante.
Cet accompagnement doit permettre à l’enfant de développer un langage pratiquement normal.
Comment prévenir les troubles de l’audition ?
Pour prévenir les surdités qui ne sont pas d’origine congénitale, la vaccination contre les bactéries responsables de méningites purulentes peut être conseillée (Haemophilus influenzae, pneumocoque). Aussi, il est essentiel de sensibiliser les parents à limiter le niveau d’intensité sonore de la maison (musique, TV, etc).
Que veut dire Potentiels Evoqués Otolithiques (PEOs)?
Les Potentiels Evoqués Otholitiques (PEO) ou les Potentiels Evoqués Vestibulaires Myogéniques (VEMP) sont des réflexes sacculo-colliques enregistrés en réponse à une stimulation acoustique.
Ils étudient la voie sacculo-spinlae : le saccule, le nerf vestibulaire inférieur jusqu’au muscle sterno-cléido-mastoïdien (SCM) homolatéral, via la moelle épinière cervicale.
Les PEO ou VEMP, sont utilisés depuis peu dans la batterie des explorations cochléo-vestibulaires et viennent renforcer l’aide au diagnostic en complément de certaines épreuves telle que l’audiogramme et les Potentiel Evoqués Auditifs (PEA).
Des stimuli sonores de forte intensité (90 à 100dB) activent les neurones vestibulaires primaires qui innervent le saccule et les neurones vestibulaires secondaires des noyaux vestibulaires inférieurs et latéraux.
Les PEO sont recueillis au niveau des deux muscles SCM à l’aide d’électrodes de surface placées au niveau du 1/3 supérieur de ces deux muscles.
Les PEO sont ensuite amplifiés, filtrés et moyennés sur 500 évènements.
Le saccule étant innervé par le nerf vestibulaire inférieur, comme le CSC postérieur, les résultats sont complémentaires de ceux obtenus à l’aide des épreuves caloriques qui, en testant le canal externe, évaluent la fonction du nerf vestibulaire supérieur.
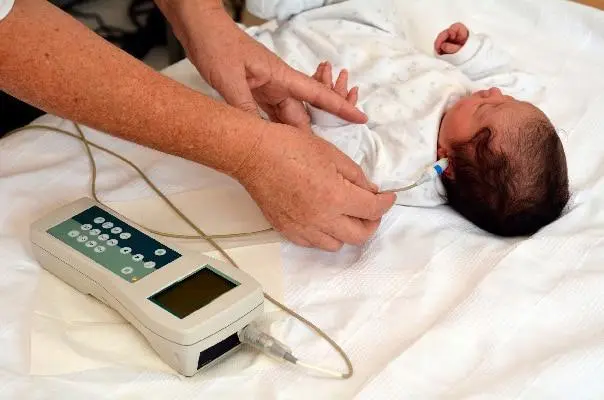
L’objectif des Potentiels Evoqués Otholitiques (PEO)
L’objectif des tests ainsi effectués est de déterminer si le saccule, ainsi que le nerf vestibulaire inférieur et leurs connexions centrales fonctionnent de manière adéquate.
L’équipement nécessaire à la réalisation de l’examen consiste en : un ordinateur à potentiels évoqués ;
un générateur de son ; des électrodes de surface.
Remarques
Pour éviter des interférences lors de l’examen, il est important que les électrodes restent loin des écouteurs, puisque l’émission du son provoque un artefact magnétique qu’ils risquent de capter.
En outre, il faut aussi être attentif à la contraction du muscle auriculaire postérieur qui ne doit pas être interprétée comme VEMP, puisque ce muscle peut être activé par des sons abrupts.
Cependant, son amplitude est plus faible que le VEMP.
Afin d’écarter cet artefact, on peut faire l’examen sans une élévation active de la tête du patient et vérifier si cette onde apparaît même sans une contraction cervicale.
Parmi les applications cliniques de l’examen en question nous pouvons citer son importance dans la Maladie de Ménière, la Névrite Vestibulaire, les Fistules Périlymphatiques, le Syndrome de déhiscence du canal semi-circulaire supérieur (syndrome de Minor) et le Neurinome Vestibulaire.
Définition des Potentiels évoqués (PE)
Les potentiels évoqués sont un test qui a pour but de mesurer l’activité électrique des voies nerveuses de l’audition, de la vision, de la sensibilité et de la motricité.
Ils étudient le fonctionnement du système nerveux central. Les neurones, cellules constitutives du système nerveux, sont polarisés, c’est-à-dire chargés électriquement.
Il existe une différence de potentiel entre l’intérieur et l’extérieur de la cellule : c’est le potentiel de repos. Une excitation va déclencher une dépolarisation ou potentiel d’action, qui traduit l’activation de la cellule.
Cet examen se fait par l’enregistrement de l’activité électrique du système nerveux en utilisant la moyenne des réponses obtenues par une stimulation ciblée, répétée et spécifique de chaque fonction étudiée.
Dans les différents cas, des électrodes de réception sont utilisés et dont leur fonction consiste à détecter les réponses du système nerveux ou, en terme clinique, les « potentiels » d’action.
Après de nombreuses stimulations, des courbes spécifiques « évoquées » par ce moyen sont obtenus par superposition.
Comment se fait l’examen des PE ?
Les potentiels évoqués visuels (PEV) :
on présente au patient, sur un écran d’ordinateur, des damiers de carreaux noirs et blancs qui s’inversent toutes les secondes. Cette stimulation permet d’enregistrer la réponse du cortex visuel primaire 100 millisecondes, en moyenne, après la stimulation.
Les potentiels évoqués auditifs (PEA) :
on place sur les oreilles du sujet un casque qui produit des sons calibrés et répétés et l’on enregistre par un jeu d’électrodes les réponses profondes du cerveau, qui traduisent l’activation du nerf acoustique et les premiers relais dans le tronc cérébral.
Les potentiels évoqués somesthésiques (PES) :
un nerf du poignet est stimulé par un courant électrique calibré.
Cela permet de suivre l’influx nerveux sensitif en plaçant des électrodes étagées à différents niveaux.
La fonction du plexus brachial est enregistrée ainsi que la moelle épinière à l’étage cervical, le tronc cérébral puis les relais sensitifs à la partie profonde du cerveau jusqu’au cortex somesthésique primaire qui se situe dans le lobe pariétal.
On peut également stimuler des nerfs des membres inférieurs et enregistrer l’activation de la moelle et du cerveau : cela renseigne sur la conduction pour les fibres sensitives les plus longues.
Les potentiels évoqués moteurs (PEM) :
provoquer une brève excitation du cortex moteur en utilisant un champ magnétique généré par une sonde posée sur la tête du sujet enregistré. Cette impulsion excite les neurones moteurs qui vont provoquer et commander un mouvement au niveau des membres. C’est donc l’enregistrement des muscles ainsi activés que l’on va prendre en compte. Les valeurs mesurées renseignent sur l’excitabilité du cerveau et, surtout, sur la durée nécessaire pour la transmission de l’influx moteur via la moelle épinière.
Dans quel cas est indiqué l’examen des Potentiels évoqués ?
- Toutes les pathologies du système nerveux peuvent bénéficier de l’exploration des potentiels évoqués. La possibilité d’objectiver un dysfonctionnement, d’en apprécier et d’en quantifier l’importance est un atout majeur dans l’analyse des maladies du système nerveux central.
L’indication des potentiels évoqués s’inscrit toujours dans le raisonnement du clinicien comme élément intégré à l’imagerie et en complément de l’examen clinique. - La sclérose en plaques est une maladie neurologique fréquente. Elle a un caractère récidivant et évolutif, provoquant des lésions disséminées dans la substance blanche du système nerveux central. Ses symptômes sont nombreux et non spécifiques. L’enregistrement des potentiels évoqués permet d’objectiver un symptôme difficile à analyser cliniquement, mais peut aussi détecter des anomalies de conduction « infracliniques », c’est-à-dire présentes avant l’apparition de signes déficitaires.
En pratique, on propose souvent l’analyse de toutes les modalités potentiels évoqués visuels (PEV), auditifs (PEA), somesthésiques (PES) et moteurs (PEM). La voie visuelle est la plus souvent touchée, le taux d’anomalies pouvant atteindre 90 % des cas. Il est parfois intéressant de dépister des anomalies sur des voies non suspectes cliniquement car cela apporte des éléments de dissémination lésionnelle utiles à la compréhension de la pathologie en cause. - Toutes les pathologies de la moelle épinière représentent des indications des PES ou des PEM. Cela permet de savoir s’il existe un risque de paralysie des membres inférieurs, voire des quatre membres. Les maladies en cause peuvent être tumorales ou liées à une compression par l’arthrose ou une hernie discale, un traumatisme comme une fracture de la colonne vertébrale.




